Youth and suicide prevention
CENTRE FOR SUICIDE PREVENTION and MENTAL HEALTH COMMISSION OF CANADA
Cliquez ici pour la version française
Click here to view all our fact sheets on suicide.
These fact sheets are a collaboration between the Centre for Suicide Prevention and the Mental Health Commission of Canada.
Introduction
Young people face significant internal and external stressors, including social, physiological, and neurological change. Being an adolescent can involve many challenges. When facing them, some may feel trapped and need support to help them see hope for the future.
Thoughts of suicide or suicide attempts are key warning signs. If young people show these signs, it is crucial to offer support and connect them to help as soon as possible (Bennett et al., 2015).
Statistics

- In 2019, among those in the 15-19 age group, 129 males (11.9 per 100,000) and 71 females (6.9 per 100,000) died by suicide (Statistics Canada, 2019).
- Historically, adolescent females attempted suicide far more often than males. While males died more often, that gap is narrowing as females increasingly use more lethal means of suicide (Skinner & McFaull, 2012).
- Suicide accounts for 25% of all deaths among 15- to 24-year-olds (Statistics Canada, 2019).
- Suicide is the second leading cause of death among 15- to 19-year-olds, second only to all unintentional injuries (accidents) combined, including unintentional drug overdoses (Statistics Canada, 2019).
- Youth are admitted to hospital for suicide attempts more than any other age group (as many as one in four admissions) (Kutcher & Szumilas, 2008).
Why are youth at risk?
Certain factors can place some people at a higher risk for suicide than others, and when multiple risk factors outweigh the factors that build resiliency, there is an increased likelihood that a person may think about suicide (Sharam et al., 2021).
A few factors put youth at risk of suicide:
- Internal stressors such as overwhelming emotional pain, feelings of hopelessness, mental illness, trauma, impulsivity, or struggles with gender identification or sexual orientation
- External stressors such as bullying, exposure to suicide, homelessness, or a recent stressful event (especially actual or perceived losses)
- A tendency for “tunnel vision” that prevents them from being able to see past the difficulties of today and into the future
- A vulnerability to “suicide contagion” (or imitation) that may put them at risk in reaction to the suicide of a loved one, celebrity, or a fictional character they strongly identify with (Zenere, 2009)
What can reduce risk?
Suicide risk in youth can be reduced in four basic ways: reducing psychological pain, increasing hope, enhancing connection, and reducing the capability for suicide (Klonksy, personal communication, 2020).
Other factors that may reduce risk:
- A strong family connection
- A positive school environment
- Strong, supportive relationships (with friends, trusted adults)
- Good self-esteem
- Hope for the future
- Recognition that emotions are not static, that one’s emotional state constantly changes
- Involvement in positive activities outside regular school hours (e.g., volunteering, participating in cultural activities, sports) (Armstrong & Manion, 2015)
Warning signs
Any significant change in behaviour or mood is a warning sign that someone may be thinking about suicide. In the following examples among young people, some characteristic behaviours may be symptoms of an emerging mental health concern, including thoughts of suicide:
- Talking about or making plans for suicide
- Significant mood changes:
- being really sad when usually they’re happy, or being really happy when they’re usually down or melancholic
- getting angry, annoyed, or easily frustrated
- Risk taking, spontaneous behaviour that is out of the ordinary:
- drinking more alcohol or taking more drugs than usual
- wanting to run away from home
- Conversation or statements that indicate hopelessness, psychological pain, feelings of worthlessness, or being a burden:
- “What’s the point of even trying?”
- “Nobody cares about me.”
- Marked changes in behaviour or worrisome behaviour:
- withdrawal (from activities they normally enjoy, social media)
- changes in sleep patterns
- anger or hostility
- recent increases in agitation or irritability
(Suicide Awareness Voices of Education et al., 2015)
- Reaching a point where self-harm (non-suicidal self-injury) is no longer an effective coping mechanism (Whitlock & Knox, 2007)
What can we all do to help reduce suicide among youth?
If a young person you know is exhibiting warning signs, talk with them. You can start the conversation by mentioning your concerns and using direct and open-ended questions: “I noticed you’re getting more frustrated about your school work lately. How are you doing?” Take time to listen, and let them express themselves without lecturing them. Be patient if what they’re saying is not immediately apparent or reasonable to you. Remember their perspective and validate their feelings. Be aware that the young person may also express themselves using body language.
If you’re still worried about them, ask “Are you thinking about suicide?” If they say “yes,” don’t react with shock or anger or try to solve their problems. Ask if they have a plan for how they would die by suicide. If they say yes, ask if they are able to follow through with their plan. If they say “yes,” get help immediately and do not leave them alone. Take them to the emergency department or call a crisis line for advice. Otherwise, enlist the help of others, such as a family member, friend, or crisis centre. You can also help them create a safety plan.
At home and at school
Ways to help prevent suicide in a young person you know:
- Help them build connections with family, other adults and youth, and create a network of support
- Guide them in identifying their strengths
- Develop or strengthen your relationship with them
- Provide support, communicate positive expectations, and invite their participation
- Demonstrate attitudes and messages of optimism, strength, and overcoming difficulties
- Pinpoint and treat underlying disorders that may be contributing to their mental health challenges
- Identify and resolve ongoing or historical trauma
In a healthcare setting
Up to two-thirds of all youth who die by suicide never receive mental health services. Strategies that have proven to be effective for reducing suicide rates, such as early intervention with mental health disorders, are not often available (Kutcher & Szumilas, 2008). Since healthcare workers see young people most often, these settings need to have better and more accurate screening to identify youth who are thinking about suicide (Wagner, 2009). These workers should also be educated in suicide prevention. Our goal must be to get the youth most at risk the help they need.
What can youth do to stay mentally healthy?
- Build and maintain strong, positive relationships
- Do activities you enjoy and are passionate about
- Seek help when it’s needed by talking to a trusted adult or friend
- If you’re having thoughts of suicide, reach out to an adult
References
Armstrong L. L., & Manion, I. G. (2015). Meaningful youth engagement as a protective factor for youth suicidal ideation. Journal of Research on Adolescence, 25(1), 20-27. https://doi.org/10.1111/jora.12098
Bennett, K., Rhodes, A. E., Duda, S., Cheung, A. H., Manassis, K., Links, P., Mushquash, C., Braunberger, P., Newton, A. S., Kutcher, S., Bridge, J. A., Santos, R. G., Manion, I. G., McLennan, J. D., Bagnell, A., Lipman, E., Rice, M., & Szatmari. (2015). A youth suicide prevention plan for Canada: A systematic review of reviews. Canadian Journal of Psychiatry, 60(6), 245-257. https://doi.org/10.1177/070674371506000603
Kutcher, S. P., & Szumilas, M. (2008). Youth suicide prevention. CMAJ, 178(3), 282-285. https://doi.org/10.1503/cmaj.071315
Sharam, S., Smith, M., Kemp. T., Shelly, B. & Feddersen, M. (2021). Promoting “Zest for Life”: A systematic literature review of resiliency factors to prevent youth suicide. Journal of Research on Adolescence, 31(1), 4-24.
Skinner, R., & McFaull, S. (2012). Suicide among children and adolescents in Canada: Trends and sex differences, 1980-2008. CMAJ, 184(9), 1029-1034. https://doi.org/10.1503/cmaj.111867
Statistics Canada. (2019). Deaths and age-specific mortality rates, by selected grouped causes (Table 13-10-0392-01 [formerly CANSIM 102-0551]). https://www150.statcan.gc.ca/t1/tbl1/en/tv.action?pid=1310039201
Suicide Awareness Voices of Education, American Association of Suicidology, Substance Abuse and Mental Health Services Administration, & National Center for the Prevention of Youth Suicide. (2015). Youth warning signs. https://www.sprc.org/resources-programs/youth-warning-signs
Wagner, B. M. (2009). Suicidal behavior in children and adolescents. Yale University Press. https://yalebooks.yale.edu/book/9780300112504/suicidal-behavior-children-and-adolescents
Whitlock, J., & Knox, K. L. (2007). The relationship between self-injurious behavior and suicide in a young adult population. Archives of Pediatrics and Adolescent Medicine, 161(7), 634-640. https://doi.org/10.1001/archpedi.161.7.634
Zenere, F. J. (2009). Suicide clusters and contagion. Principal Leadership, 10(2), 12-16. https://eric.ed.gov/?id=EJ858807
Les jeunes et le suicide
Les jeunes sont confrontés à des agents stressants internes et externes considérables, notamment des changements sociaux, physiologiques et neurologiques. L’adolescence peut entraîner son lot de défis. Certaines personnes pourraient se sentir prises au piège et avoir besoin d’aide pour retrouver espoir en l’avenir.
Les pensées suicidaires et les tentatives de suicide sont des signes précurseurs alarmants. Si une jeune personne manifeste ces signes, il est crucial de la soutenir et de la mettre en contact avec une ressource d’aide le plus rapidement possible (Bennett et coll., 2015).
Statistiques
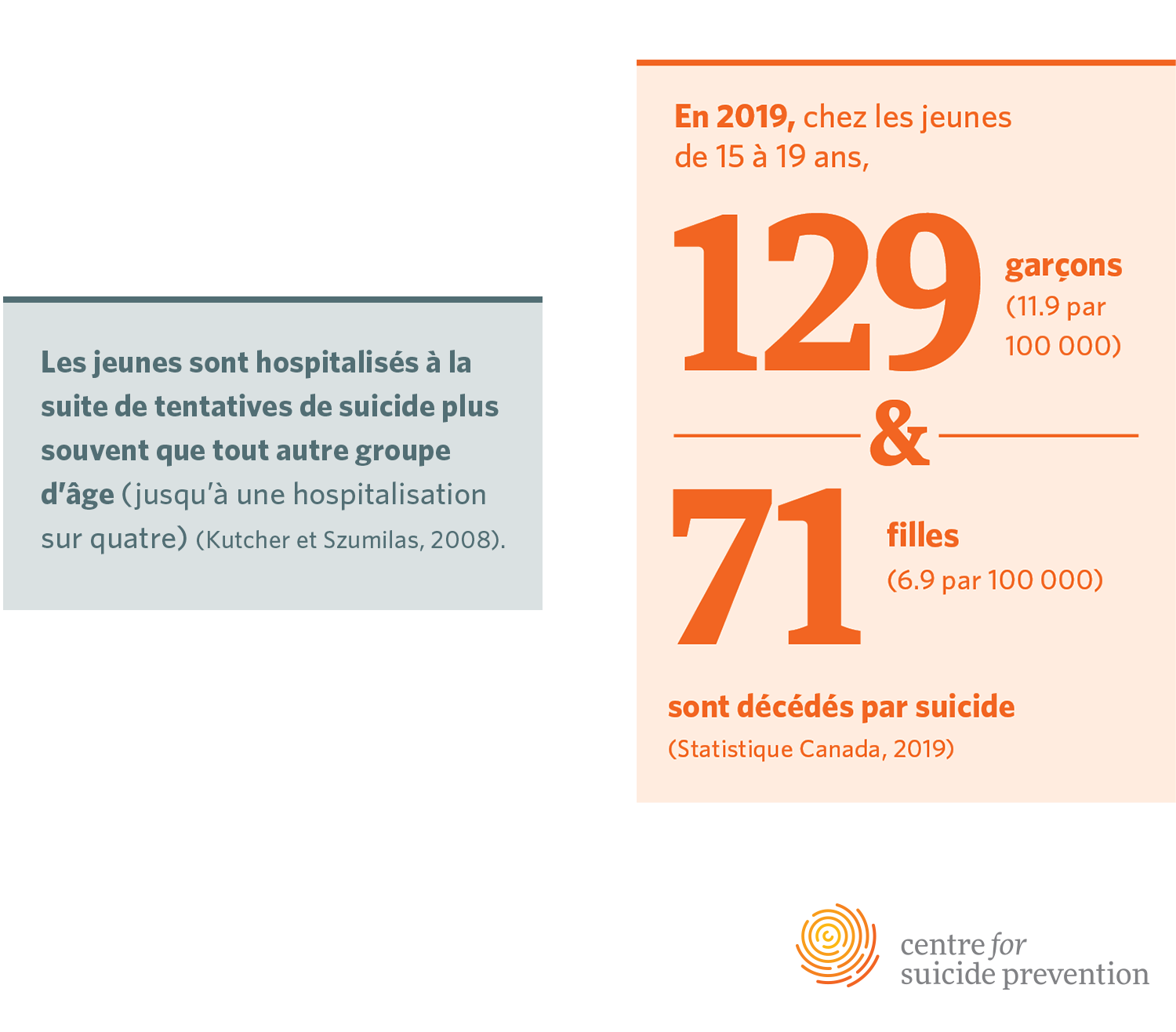
- En 2019, chez les jeunes de 15 à 19 ans, 129 garçons (11,9 par 100 000) et 71 filles (6,9 par 100 000) sont décédés par suicide (Statistique Canada, 2019).
- Dans le passé, les filles adolescentes ont fait beaucoup plus de tentatives de suicide que les garçons. Alors que ces derniers étaient plus nombreux à décéder, cet écart rétrécit de plus en plus parce que les filles se tournent progressivement vers des moyens de suicide plus létaux (Skinner et McFaull, 2012).
- Le suicide est responsable de 25 % des décès chez les personnes âgées de 15 à 24 ans (Statistique Canada, 2019).
- Le suicide est la deuxième plus grande cause de décès chez les jeunes de 15 à 19 ans, après l’ensemble des blessures non intentionnelles (accidents) combinées, incluant les surdoses accidentelles (Statistique Canada, 2019).
- Les jeunes sont hospitalisés à la suite de tentatives de suicide plus souvent que tout autre groupe d’âge (jusqu’à une hospitalisation sur quatre) (Kutcher et Szumilas, 2008).
Pourquoi les jeunes sont-ils à risque?
Divers facteurs peuvent augmenter le risque suicidaire chez une personne, et lorsque de multiples facteurs de risque pèsent plus lourd que les facteurs favorisant la résilience, il est plus probable que la personne envisage le suicide (Sharam et coll., 2021).
Certains facteurs entraînent un risque suicidaire chez les jeunes :
- Les agents stressants internes, comme la souffrance émotionnelle accablante, le sentiment de désespoir, la maladie mentale, les traumatismes, l’impulsivité et les difficultés liées à l’identité de genre et l’orientation sexuelle
- Les agents stressants externes, comme l’intimidation, l’exposition au suicide, l’itinérance et les événements stressants récents (particulièrement les pertes réelles ou perçues)
- La tendance à adopter une vision étroite qui les empêche de porter leur regard sur l’avenir, au-delà des difficultés vécues aujourd’hui
- La vulnérabilité à la « contagion du suicide » (ou l’imitation de celui-ci), qui pourrait entraîner un risque en réaction au suicide d’un proche, d’une célébrité ou d’un personnage de fiction auquel ils s’identifient fortement (Zenere, 2009)
Quels facteurs peuvent réduire le risque?
Le risque suicidaire chez les jeunes peut être réduit de quatre façons fondamentales : atténuer la souffrance psychologique, nourrir l’espoir, raffermir les liens sociaux et réduire la capacité de mettre fin à ses jours (Klonksy, communication personnelle, 2020).
D’autres facteurs pouvant atténuer le risque :
- Des liens familiaux étroits
- Un environnement scolaire positif
- Des relations d’entraide solides (avec des amis, des adultes de confiance)
- Une bonne estime de soi
- L’espoir face à l’avenir
- La reconnaissance que les émotions ne sont pas immuables et que l’état émotionnel est en perpétuel changement
- La participation à des activités positives en dehors des heures de classe (p. ex., du bénévolat, des activités culturelles, des sports) (Armstrong et Manion, 2015)
Signes précurseurs
Tout changement important dans le comportement ou l’humeur d’une personne pourrait être un signe révélant qu’elle envisage le suicide. Dans les exemples suivants, certains comportements caractéristiques affichés par un jeune pourraient témoigner d’un problème de santé mentale émergent, notamment les pensées suicidaires :
- Parler de suicide ou faire des plans en ce sens
- Manifester d’importants changements d’humeur :
- sentiment de grande tristesse alors qu’il est généralement joyeux, ou sentiment de joie intense alors qu’il est habituellement déprimé ou mélancolique
- se montrer fâché, agacé ou frustré rapidement
- Prendre des risques ou adopter des comportements impulsifs hors de l’ordinaire :
- consommation d’alcool ou de drogue plus élevée qu’à l’habitude
- désir de s’enfuir de la maison
- Avoir des discussions ou faire des déclarations traduisant du désespoir, de la souffrance psychologique, un sentiment d’inutilité ou l’impression d’être un fardeau :
- « À quoi bon faire des efforts? »
- « Personne ne se soucie de moi. »
- Manifester des changements de comportement marqués ou des comportements inquiétants :
- retrait (d’activités qu’il aime habituellement, des réseaux sociaux)
- changement dans les habitudes de sommeil
- colère ou hostilité
- augmentation récente de l’agitation ou de l’irritabilité
(Suicide Awareness Voices of Education et coll., 2015)
- Atteindre un stade où l’automutilation (lésions auto-infligées non suicidaires) n’est plus un mécanisme d’adaptation efficace (Whitlock et Knox, 2007)
Que pouvons-nous faire collectivement pour réduire le risque suicidaire chez les jeunes?
Si vous connaissez un jeune qui présente des signes avant-coureurs de suicide, parlez-lui. Vous pouvez engager la conversation en lui faisant part de vos inquiétudes et en lui posant des questions directes non dirigées : « J’ai remarqué que tu te sentais plus frustré face à tes travaux scolaires dernièrement. Comment vas-tu? » Prenez le temps de l’écouter et laissez-le s’exprimer sans le sermonner. Faites preuve de patience si sa réponse ne vous semble pas raisonnable ou décodable sur-le-champ. Gardez son point de vue en tête et validez ses sentiments. Sachez qu’il pourrait également s’exprimer au moyen de son langage corporel.
Si vos inquiétudes persistent, demandez-lui : « Est-ce que tu songes au suicide? ». S’il répond par l’affirmative, évitez de vous montrer choqué ou en colère ou d’essayer de résoudre ses problèmes. Demandez-lui s’il a un plan pour mettre fin à ses jours. Si c’est le cas, demandez-lui s’il a les moyens de mettre son plan à exécution. Si oui, obtenez immédiatement de l’aide et évitez de le laisser seul. Amenez-le aux urgences ou appelez une ligne d’écoute téléphonique pour obtenir des conseils. Autrement, vous pourriez mobiliser l’aide d’autres personnes, par exemple un membre de sa famille, un ami ou un intervenant d’un centre de crise. Vous pouvez également l’aider en préparant un plan de sécurité.
À la maison et à l’école
Quelques moyens de prévenir le suicide chez un jeune de votre entourage :
- L’aider à bâtir des liens avec sa famille, avec d’autres adultes et avec des pairs afin de former un réseau de soutien
- Le guider en nommant ses forces
- Établir une relation ou raffermir votre lien avec lui
- Lui offrir du soutien, communiquer vos attentes positives et l’inviter à participer
- Exprimer des attitudes et des messages axés sur l’optimisme, la force et la résolution des difficultés
- Localiser et traiter tout trouble sous-jacent pouvant contribuer à ses problèmes de santé mentale
- Repérer et résoudre tout traumatisme en cours ou passé
Dans un établissement de soins de santé
Jusqu’à deux tiers des jeunes décédés par suicide n’avaient reçu aucun service de santé mentale. Les stratégies qui ont montré leur efficacité à réduire les taux de suicide, comme le traitement hâtif des problèmes de santé mentale, ne sont pas souvent disponibles (Kutcher et Szumilas, 2008). Comme ce sont les travailleurs de la santé qui voient les jeunes le plus souvent, ces établissements doivent se doter de meilleures pratiques de dépistage afin de repérer les jeunes qui envisagent le suicide (Wagner, 2009). Des formations en prévention du suicide devraient également être données à ces travailleurs. Notre objectif doit être de fournir aux jeunes les plus à risque l’aide dont ils ont besoin.
Qu’est-ce que les jeunes peuvent faire pour demeurer en bonne santé mentale?
- Créer et maintenir des relations solides et positives
- S’adonner à des activités qu’ils apprécient et qui les passionnent
- Demander de l’aide s’ils en ont besoin en s’adressant à un adulte de confiance ou à un ami
- S’ils ont des pensées suicidaires, demander de l’aide à un adulte
Références
Armstrong L. L. et I. G. Manion. « Meaningful youth engagement as a protective factor for youth suicidal ideation », Journal of Research on Adolescence, vol. 25, no 1 (2015), p. 20-27. https://doi.org/10.1111/jora.12098
Bennett, K., A. E. Rhodes, S. Duda, A. H. Cheung, K. Manassis, P. Links, C. Mushquash, P. Braunberger, A. S. Newton, S. Kutcher, J. A. Bridge, R. G. Santos, I. G. Manion, J. D. McLennan, A. Bagnell, E. Lipman, M. Rice et P. Szatmari. « A youth suicide prevention plan for Canada: A systematic review of reviews », Canadian Journal of Psychiatry, vol. 60, no 6 (2015), p. 245-257. https://doi.org/10.1177/070674371506000603
Kutcher, S. P. et M. Szumilas. « Youth suicide prevention », CMAJ, vol. 178, no 3 (2008), p. 282-285. https://doi.org/10.1503/cmaj.071315
Sharam, S., M. Smith, T. Kemp, B. Shelly et M. Feddersen. « Promoting “Zest for Life”: A systematic literature review of resiliency factors to prevent youth suicide », Journal of Research on Adolescence, vol. 31, no 1 (2021), p. 4-24.
Skinner, R. et S. McFaull. « Suicide among children and adolescents in Canada: Trends and sex differences, 1980-2008 », CMAJ, vol. 184, no 9 (2012), p. 1029-1034. https://doi.org/10.1503/cmaj.111867
Statistique Canada. Décès et taux de mortalité par groupe d’âge, selon certains groupes de causes (tableau 13-10-0392-01 [anciennement CANSIM 102-0551]), 2019. https://www150.statcan.gc.ca/t1/tbl1/fr/tv.action?pid=1310039201&request_locale=fr
Suicide Awareness Voices of Education, American Association of Suicidology, Substance Abuse and Mental Health Services Administration et National Center for the Prevention of Youth Suicide. Youth warning signs. https://www.sprc.org/resources-programs/youth-warning-signs
Wagner, B. M. Suicidal behavior in children and adolescents, Yale University Press, 2009. https://yalebooks.yale.edu/book/9780300112504/suicidal-behavior-children-and-adolescents
Whitlock, J. et K. L. Knox. « The relationship between self-injurious behavior and suicide in a young adult population », Archives of Pediatrics and Adolescent Medicine, vol. 161, no 7 (2007), p. 634-640. https://doi.org/10.1001/archpedi.161.7.634
Zenere, F. J. « Suicide clusters and contagion », Principal Leadership, vol. 10, no 2 (2009), p. 12-16. https://eric.ed.gov/?id=EJ858807
